Der anatomische Aufbau des Venensystems der unteren Extremitäten ist durch große Variabilität gekennzeichnet. Bei der Beurteilung instrumenteller Untersuchungsdaten und der Wahl der richtigen Behandlungsmethode spielt die Kenntnis der individuellen Charakteristika der Struktur des Venensystems eine große Rolle.
Die Venen der unteren Extremitäten werden in oberflächliche und tiefe Venen unterteilt. Das oberflächliche Venensystem der unteren Extremitäten beginnt an den Venengeflechten der Zehen und bildet das Venennetz des Fußrückens und des kutanen Fußrückengewölbes. Von ihr stammen die medialen und lateralen Randvenen, die jeweils in die Vena saphena magna und die Vena saphena minus übergehen. Die Vena saphena magna ist die längste Vene im Körper, enthält 5 bis 10 Klappenpaare und ihr normaler Durchmesser beträgt 3-5 mm. Sie entspringt im unteren Drittel des Beins vor dem medialen Epicondylus und entspringt im Unterhautgewebe von Bein und Oberschenkel. In der Leistengegend mündet die Vena saphena magna in die Vena femoralis. Manchmal kann die Vena saphena magna an Oberschenkel und Bein durch zwei oder sogar drei Stämme dargestellt werden. Die V. saphena parva beginnt im unteren Drittel des Beins entlang seiner Seitenfläche. In 25 % der Fälle mündet es im Bereich der Kniekehle in die Vena poplitea. In anderen Fällen kann die Vena saphena parva über die Kniekehle hinausragen und in die Oberschenkelvene, die Vena saphena magna oder in die tiefe Oberschenkelvene münden.
Die tiefen Venen des Fußrückens beginnen mit den dorsalen Mittelfußvenen des Fußes, die in den dorsalen Venenbogen des Fußes münden, von wo aus das Blut in die vorderen Schienbeinvenen fließt. Auf Höhe des oberen Beindrittels verschmelzen die V. tibialis anterior und V. tibialis posterior zur V. poplitea, die seitlich und etwas hinter der gleichnamigen Arterie liegt. Im Bereich der Kniekehle münden die Vena saphena parva und die Venen des Kniegelenks in die Vena poplitea. Die tiefe Oberschenkelvene mündet normalerweise 6-8 cm unterhalb der Leistenfalte in die Oberschenkelvene. Oberhalb des Leistenbandes nimmt dieses Gefäß die V. epigastrica auf, die tiefe Vene, die das Darmbein umgibt, und geht in die V. iliaca externa über, die am Iliosakralgelenk in die V. iliaca interna übergeht. Die paarige gemeinsame Beckenvene beginnt nach dem Zusammenfluss der äußeren und inneren Beckenvenen. Die rechte und linke gemeinsame Beckenvene verschmelzen zur Vena cava inferior. Es handelt sich um ein großes Gefäß ohne Ventile, 19–20 cm lang und 0,2–0,4 cm im Durchmesser. Die untere Hohlvene hat parietale und viszerale Äste, durch die Blut aus den unteren Extremitäten, dem unteren Rumpf, den Bauchorganen und dem kleinen Becken fließt.
Perforierende (kommunizierende) Venen verbinden die tiefen Venen mit den oberflächlichen. Die meisten von ihnen haben suprafasziale Klappen, durch die das Blut von den oberflächlichen Venen in die tiefen Venen gelangt. Es gibt direkte und indirekte Perforansvenen. Direkte verbinden direkt das tiefe und oberflächliche Venennetz, indirekte verbinden indirekt, das heißt, sie münden zunächst in die Muskelvene, die dann in die tiefe Vene mündet.
Die überwiegende Mehrheit der Perforansvenen entspringt eher aus Nebenflüssen als aus dem Stamm der Vena saphena magna. Bei 90 % der Patienten liegt eine Insuffizienz der Perforansvenen der medialen Oberfläche des unteren Beindrittels vor. Am Unterschenkel wird am häufigsten eine Insuffizienz der Cockett-Perforansvene beobachtet, die den hinteren Ast der Vena saphena magna (Leonardo-Vene) mit den tiefen Venen verbindet. Im mittleren und unteren Drittel des Oberschenkels befinden sich meist 2–4 permanente Perforansvenen (Dodd, Gunter), die den Stamm der V. saphena magna direkt mit der V. femoralis verbinden. Bei einer Krampfadertransformation der V. saphena parva werden am häufigsten insuffiziente Verbindungsvenen des mittleren, unteren Drittels des Beins und im Bereich des Außenknöchels beobachtet.
Klinischer Krankheitsverlauf
Meist treten Krampfadern im System der Vena saphena magna, seltener im System der Vena saphena parva auf und beginnen an den Nebenflüssen des Venenstamms an den Beinen. Der natürliche Krankheitsverlauf im Anfangsstadium ist recht günstig; In den ersten 10 Jahren oder länger kann es sein, dass die Patienten, abgesehen von einem kosmetischen Defekt, durch nichts gestört werden. Wenn keine rechtzeitige Behandlung erfolgt, treten anschließend nach körperlicher Aktivität (langes Gehen, Stehen) oder nachmittags, insbesondere in der heißen Jahreszeit, Beschwerden über Schweregefühl, Müdigkeit in den Beinen und deren Schwellung auf. Die meisten Patienten klagen über Schmerzen in den Beinen, doch bei genauer Befragung lässt sich feststellen, dass es sich hierbei genau um ein Völle-, Schwere- und Völlegefühl in den Beinen handelt. Schon bei kurzer Ruhe und erhöhter Position der Extremität nimmt die Schwere der Empfindungen ab. Es sind diese Symptome, die eine Veneninsuffizienz in diesem Krankheitsstadium charakterisieren. Wenn es um Schmerzen geht, müssen andere Ursachen (arterielle Insuffizienz der unteren Extremitäten, akute Venenthrombose, Gelenkschmerzen usw.) ausgeschlossen werden. Das spätere Fortschreiten der Erkrankung führt neben einer Zunahme der Anzahl und Größe der erweiterten Venen zum Auftreten trophischer Störungen, die häufig auf die Hinzufügung insuffizienter Perforansvenen und das Auftreten einer Klappeninsuffizienz der tiefen Venen zurückzuführen sind.
Bei einer Insuffizienz der Perforansvenen beschränken sich die trophischen Störungen auf alle Oberflächen des Beins (lateral, medial, posterior). Trophische Störungen äußern sich im Anfangsstadium durch eine lokale Hyperpigmentierung der Haut, dann kommt es zu einer Verdickung (Verhärtung) des Unterhautfettgewebes bis zur Entwicklung von Cellulite. Dieser Prozess endet mit der Bildung eines ulzerativ-nekrotischen Defekts, der einen Durchmesser von 10 cm und mehr erreichen kann und sich tief in die Faszie hinein erstreckt. Der typische Ort des Auftretens venöser trophischer Geschwüre ist der Bereich des Innenknöchels, die Lokalisation von Geschwüren am Unterschenkel kann jedoch unterschiedlich und vielfältig sein. Im Stadium der trophischen Störungen kommt es zu starkem Juckreiz und Brennen im betroffenen Bereich; Einige Patienten entwickeln ein mikrobielles Ekzem. Schmerzen im Bereich des Geschwürs sind möglicherweise nicht ausgeprägt, obwohl sie in einigen Fällen intensiv sind. In diesem Krankheitsstadium treten dauerhaft Schweregefühl und Schwellung im Bein auf.
Diagnose von Krampfadern
Es ist besonders schwierig, das präklinische Stadium von Krampfadern zu diagnostizieren, da ein solcher Patient möglicherweise keine Krampfadern an den Beinen hat.
Bei solchen Patienten wird die Diagnose Krampfadern der Beine fälschlicherweise abgelehnt, obwohl Symptome von Krampfadern, Hinweise darauf, dass der Patient Verwandte hat, die an dieser Krankheit leiden (erbliche Veranlagung), und Ultraschalldaten zu ersten pathologischen Veränderungen im Venensystem vorliegen.
All dies kann dazu führen, dass Fristen für den optimalen Behandlungsbeginn verpasst werden, dass sich irreversible Veränderungen in der Venenwand bilden und dass sich sehr schwerwiegende und gefährliche Komplikationen bei Krampfadern entwickeln. Erst wenn die Erkrankung in einem frühen präklinischen Stadium erkannt wird, ist es möglich, pathologische Veränderungen im Venensystem der Beine durch minimale therapeutische Effekte bei Krampfadern zu verhindern.
Die Vermeidung verschiedener Diagnosefehler und die Erstellung einer korrekten Diagnose ist nur nach einer gründlichen Untersuchung des Patienten durch einen erfahrenen Spezialisten, einer korrekten Interpretation aller seiner Beschwerden, einer detaillierten Analyse der Krankheitsgeschichte und größtmöglichen Informationen über den Zustand des Venensystems der Beine mit modernsten Geräten (instrumentelle Diagnosemethoden) möglich.
Manchmal wird ein Duplex-Scan durchgeführt, um die genaue Lage von Perforansvenen zu bestimmen und den venovenösen Reflux anhand eines Farbcodes zu identifizieren. Im Falle einer Ventilinsuffizienz schließen ihre Ventile während des Valsava-Manövers oder der Kompressionstests nicht mehr vollständig. Eine Klappeninsuffizienz führt zum Auftreten eines venovenösen Refluxes, hoch, durch den insuffizienten saphenofemoralen Übergang und niedrig, durch die inkompetenten Perforansvenen des Beins. Mit dieser Methode ist es möglich, den Rückfluss des Blutes durch die vorgefallenen Segel einer insuffizienten Klappe aufzuzeichnen. Deshalb erfolgt die Diagnose mehrstufig oder mehrstufig. Im Normalfall erfolgt die Diagnose nach Ultraschalldiagnostik und Untersuchung durch einen Phlebologen. In besonders schwierigen Fällen muss die Untersuchung jedoch in Etappen durchgeführt werden.
- Zunächst erfolgt eine gründliche Untersuchung und Befragung durch einen phlebologischen Chirurgen;
- bei Bedarf wird der Patient zu weiteren instrumentellen Forschungsmethoden (Duplex-Angioscanning, Phleboszintigraphie, Lymphoszintigraphie) geschickt;
- Patienten mit Begleiterkrankungen (Osteochondrose, Krampfaderekzem, lymphovenöse Insuffizienz) wird eine Beratung durch führende Fachärzte zu diesen Erkrankungen oder zusätzliche Forschungsmethoden angeboten;
- Alle Patienten, die eine Operation benötigen, werden zunächst vom operierenden Chirurgen und bei Bedarf von einem Anästhesisten konsultiert.
Behandlung
Eine konservative Behandlung ist vor allem bei Patienten indiziert, bei denen Kontraindikationen für eine chirurgische Behandlung bestehen: aufgrund ihres Allgemeinzustands, bei leichter Erweiterung der Venen, die nur kosmetische Unannehmlichkeiten verursacht, oder wenn ein chirurgischer Eingriff abgelehnt wird. Ziel der konservativen Behandlung ist es, eine weitere Entwicklung der Krankheit zu verhindern. In diesen Fällen sollte den Patienten empfohlen werden, die betroffene Oberfläche mit einer elastischen Binde zu verbinden oder elastische Strümpfe zu tragen, die Beine regelmäßig in eine horizontale Position zu bringen und spezielle Übungen für Fuß und Unterschenkel (Beugung und Streckung im Sprung- und Kniegelenk) durchzuführen, um die muskulär-venöse Pumpe zu aktivieren. Die elastische Kompression beschleunigt und verbessert den Blutfluss in den tiefen Venen des Oberschenkels, reduziert die Blutmenge in den Stammvenen, beugt der Bildung von Ödemen vor, verbessert die Mikrozirkulation und hilft, Stoffwechselprozesse im Gewebe zu normalisieren. Mit dem Verband sollte morgens vor dem Aufstehen begonnen werden. Die Bandage wird mit leichtem Zug von den Zehen bis zum Oberschenkel angelegt, mit dem obligatorischen Halt von Ferse und Sprunggelenk. Jede weitere Runde der Bandage sollte die vorherige um die Hälfte überlappen. Es wird empfohlen, zertifizierte medizinische Strickwaren mit individueller Auswahl des Kompressionsgrades (von 1 bis 4) zu verwenden. Patienten sollten bequeme Schuhe mit harten Sohlen und niedrigen Absätzen tragen, längeres Stehen, schwere körperliche Arbeit und Arbeiten in heißen und feuchten Bereichen vermeiden. Wenn der Patient aufgrund der Art der Arbeitstätigkeit längere Zeit sitzen muss, sollten die Beine in eine erhöhte Position gebracht werden, indem ein spezieller Ständer in der erforderlichen Höhe unter die Füße gestellt wird. Es empfiehlt sich, alle 1-1,5 Stunden ein wenig zu laufen oder 10-15 Mal auf den Zehenspitzen zu stehen. Die daraus resultierenden Kontraktionen der Wadenmuskulatur verbessern die Durchblutung und erhöhen den venösen Abfluss. Während des Schlafens müssen Ihre Beine in eine erhöhte Position gebracht werden.
Den Patienten wird empfohlen, die Aufnahme von Wasser und Salz zu begrenzen, das Körpergewicht zu normalisieren und regelmäßig Diuretika und Medikamente zur Verbesserung des Venentonus einzunehmen. Je nach Indikation werden Medikamente verschrieben, die die Mikrozirkulation im Gewebe verbessern. Zur Behandlung wird der Einsatz nichtsteroidaler entzündungshemmender Medikamente empfohlen.
Bei der Vorbeugung von Krampfadern spielt die Physiotherapie eine wichtige Rolle. Bei unkomplizierten Formen sind Wasserbehandlungen sinnvoll, insbesondere Schwimmen, warme (nicht höher als 35°) Fußbäder mit einer 5-10%igen Kochsalzlösung.
Kompressionssklerotherapie
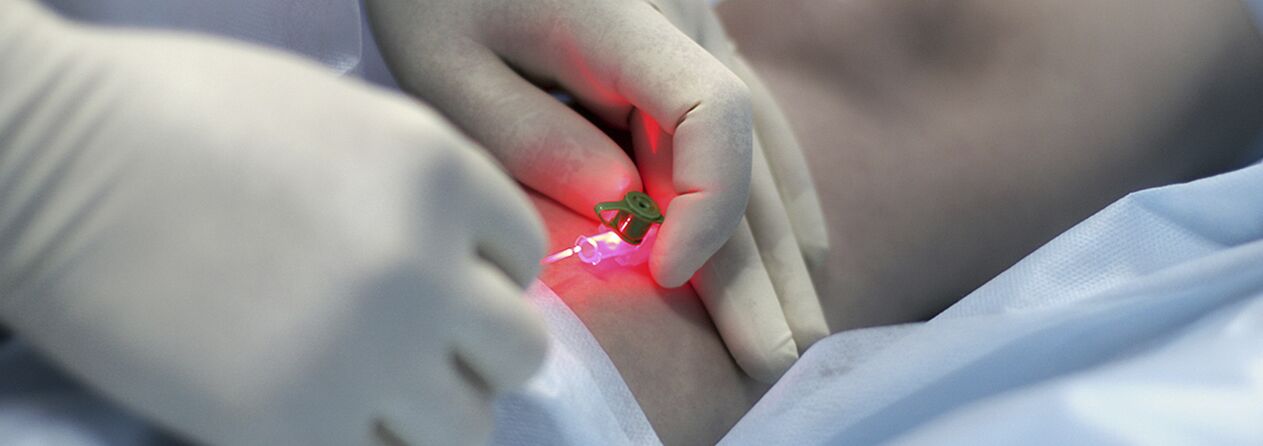
Die Indikationen für eine Injektionstherapie (Sklerotherapie) bei Krampfadern werden immer noch diskutiert. Die Methode besteht darin, ein sklerosierendes Mittel in die erweiterte Vene einzuführen, sie weiter zu komprimieren, zu veröden und zu veröden. Moderne Medikamente, die für diese Zwecke verwendet werden, sind ziemlich sicher, d. h. verursachen bei extravasaler Verabreichung keine Nekrose der Haut oder des Unterhautgewebes. Einige Fachärzte setzen die Sklerotherapie bei fast allen Formen von Krampfadern ein, andere lehnen die Methode komplett ab. Höchstwahrscheinlich liegt die Wahrheit irgendwo in der Mitte, und für junge Frauen im Anfangsstadium der Krankheit ist es sinnvoll, die Injektionsbehandlungsmethode anzuwenden. Sie müssen lediglich vor der Möglichkeit eines Rückfalls (höher als bei einem chirurgischen Eingriff), der Notwendigkeit des ständigen Tragens eines fixierenden Kompressionsverbandes über einen längeren Zeitraum (bis zu 3-6 Wochen) und der Wahrscheinlichkeit gewarnt werden, dass für eine vollständige Sklerose der Venen mehrere Sitzungen erforderlich sein können.
Zur Gruppe der Patienten mit Krampfadern sollten Patienten mit Teleangiektasien („Besenreiser“) und Netzerweiterung der kleinen Stammvenen gehören, da die Ursachen für die Entstehung dieser Erkrankungen identisch sind. In diesem Fall ist neben der Sklerotherapie auch eine Behandlung möglich perkutane Laserkoagulation, jedoch nur nach Ausschluss einer Schädigung der tiefen und perforierenden Venen.
Perkutane Laserkoagulation (PLC)
Hierbei handelt es sich um eine Methode, die auf dem Prinzip der selektiven Photokoagulation (Photothermolyse) basiert und auf der unterschiedlichen Absorption von Laserenergie durch verschiedene Substanzen im Körper beruht. Eine Besonderheit des Verfahrens ist die berührungslose Natur dieser Technologie. Der Fokussierkopf konzentriert die Energie in einem Blutgefäß in der Haut. Hämoglobin im Gefäß absorbiert selektiv Laserstrahlen einer bestimmten Wellenlänge. Unter Einwirkung eines Lasers kommt es im Lumen des Gefäßes zur Zerstörung des Endothels, was zu einer Verklebung der Gefäßwände führt.
Die Wirksamkeit von PLK hängt direkt von der Eindringtiefe der Laserstrahlung ab: Je tiefer das Gefäß ist, desto länger sollte die Wellenlänge sein, daher hat PLK eher begrenzte Indikationen. Bei Gefäßen mit einem Durchmesser von mehr als 1,0–1,5 mm ist die Mikrosklerotherapie am wirksamsten. Angesichts der ausgedehnten und verzweigten Verteilung der Besenreiser an den Beinen und des variablen Durchmessers der Gefäße wird derzeit eine kombinierte Behandlungsmethode aktiv eingesetzt: Im ersten Schritt wird eine Sklerotherapie von Venen mit einem Durchmesser von mehr als 0,5 mm durchgeführt, anschließend werden mit einem Laser die verbleibenden „Sterne“ mit kleinerem Durchmesser entfernt.
Der Eingriff ist praktisch schmerzlos und sicher (Hautkühlung und Anästhetika werden nicht verwendet), da das Licht des Geräts zum sichtbaren Teil des Spektrums gehört und die Lichtwellenlänge so ausgelegt ist, dass das Wasser im Gewebe nicht kocht und der Patient keine Verbrennungen erleidet. Bei Patienten mit hoher Schmerzempfindlichkeit empfiehlt sich die vorherige Anwendung einer Creme mit lokalanästhetischer Wirkung. Erythem und Schwellung klingen innerhalb von 1–2 Tagen ab. Nach der Kur kann es bei einigen Patienten etwa zwei Wochen lang zu einer Verdunkelung oder Aufhellung der behandelten Hautpartie kommen, die dann verschwindet. Bei Menschen mit heller Haut sind die Veränderungen kaum wahrnehmbar, bei Patienten mit dunkler Haut oder starker Bräune ist das Risiko einer solchen vorübergehenden Pigmentierung jedoch recht hoch.
Die Anzahl der Eingriffe hängt von der Komplexität des Falles ab – die Blutgefäße befinden sich in unterschiedlichen Tiefen, die Läsionen können geringfügig sein oder eine ziemlich große Hautoberfläche einnehmen, aber in der Regel sind nicht mehr als vier Lasertherapiesitzungen (jeweils 5–10 Minuten) erforderlich. Das maximale Ergebnis in so kurzer Zeit wird durch die einzigartige „quadratische“ Form des Lichtimpulses des Geräts erreicht; Es erhöht seine Wirksamkeit im Vergleich zu anderen Geräten und verringert auch die Möglichkeit von Nebenwirkungen nach dem Eingriff.
Chirurgische Behandlung
Die Operation ist die einzige radikale Behandlungsmethode für Patienten mit Krampfadern der unteren Extremität. Ziel der Operation ist die Beseitigung pathogenetischer Mechanismen (veno-venöser Reflux). Dies wird erreicht, indem die Hauptstämme der großen und kleinen Vena saphena entfernt und die insuffizienten Verbindungsvenen unterbunden werden.
Die chirurgische Behandlung von Krampfadern hat eine hundertjährige Geschichte. Früher, und viele Chirurgen tun dies auch heute noch, wurden große Einschnitte entlang der Krampfadern und eine Vollnarkose oder Spinalanästhesie durchgeführt. Spuren nach einer solchen „Mini-Phlebektomie“ bleiben eine lebenslange Erinnerung an die Operation. Die ersten Venenoperationen (nach Schade, nach Madelung) waren so traumatisch, dass der Schaden durch sie den Schaden durch Krampfadern übertraf.
Im Jahr 1908 entwickelte der amerikanische Chirurg Babcock eine Methode zum Ziehen subkutaner Venen mithilfe einer starren Metallsonde mit Olive. In verbesserter Form wird diese Operationsmethode zur Entfernung von Krampfadern auch heute noch in vielen öffentlichen Krankenhäusern angewendet. Krampfadern werden durch separate Schnitte entfernt, wie vom Chirurgen Narat vorgeschlagen. Daher wird die klassische Phlebektomie als Babcock-Narat-Methode bezeichnet. Die Phlebektomie nach Babcock-Narat hat Nachteile – große Narben nach der Operation und beeinträchtigte Hautempfindlichkeit. Die Arbeitsfähigkeit ist für 2–4 Wochen eingeschränkt, was es den Patienten erschwert, einer chirurgischen Behandlung von Krampfadern zuzustimmen.
Phlebologen haben eine einzigartige Technologie zur Behandlung von Krampfadern an einem Tag entwickelt. Komplexe Fälle werden mit operiert kombinierte Technologie. Die wichtigsten großen Krampfaderstämme werden durch Inversions-Stripping entfernt, was einen minimalen Eingriff durch kleine Einschnitte (von 2 bis 7 mm) in die Haut erfordert, die praktisch keine Narben hinterlassen. Der Einsatz einer minimalinvasiven Technik erfordert ein minimales Gewebetrauma. Das Ergebnis dieser Operation ist die Beseitigung von Krampfadern mit einem hervorragenden ästhetischen Ergebnis. Die kombinierte chirurgische Behandlung wird unter vollständiger intravenöser Anästhesie oder Spinalanästhesie durchgeführt, mit einer maximalen Krankenhausaufenthaltsdauer von bis zu 1 Tag.
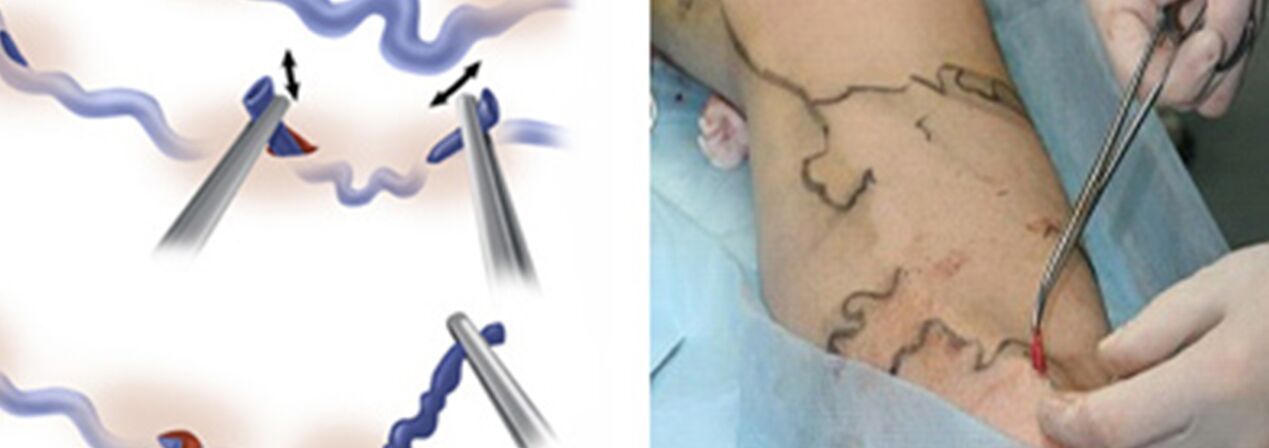
Die chirurgische Behandlung umfasst:
- Crossektomie – Kreuzung der Stelle, an der der Stamm der Vena saphena magna in das tiefe Venensystem mündet;
- Beim Stripping handelt es sich um die Entfernung eines Krampfaderfragments. Es wird nur die Krampfader entfernt und nicht die ganze (wie bei der klassischen Variante).
Eigentlich Miniphlebektomie ersetzte die Narat-Technik zur Entfernung von Krampfadern der Hauptvenen. Zuvor wurden im Verlauf der Krampfadern Hautschnitte von 1-2 bis 5-6 cm vorgenommen, durch die die Venen isoliert und entfernt wurden. Der Wunsch, das kosmetische Ergebnis des Eingriffs zu verbessern und Venen nicht durch herkömmliche Schnitte, sondern durch Minischnitte (Punktionen) entfernen zu können, zwang Ärzte dazu, Instrumente zu entwickeln, die es ihnen ermöglichen, bei einem minimalen Hautdefekt fast dasselbe zu tun. So entstanden Sätze von Phlebektomie-„Haken“ in verschiedenen Größen und Konfigurationen sowie Spezialspateln. Und anstelle eines normalen Skalpells wurden Skalpelle mit einer sehr schmalen Klinge oder Nadeln mit einem ziemlich großen Durchmesser zum Durchstechen der Haut verwendet (z. B. eine Nadel zur Entnahme von venösem Blut zur Analyse mit einem Durchmesser von 18 G). Im Idealfall sind die Spuren eines Einstichs mit einer solchen Nadel nach einiger Zeit praktisch unsichtbar.
Einige Formen von Krampfadern werden ambulant unter örtlicher Betäubung behandelt. Das minimale Trauma bei der Miniphlebektomie sowie das geringe Eingriffsrisiko ermöglichen die Durchführung dieser Operation in einer Tagesklinik. Nach einer minimalen Beobachtung in der Klinik nach der Operation kann der Patient selbstständig nach Hause geschickt werden. In der postoperativen Phase wird ein aktiver Lebensstil beibehalten und aktives Gehen gefördert. Eine vorübergehende Arbeitsunfähigkeit dauert in der Regel nicht länger als 7 Tage, danach ist die Arbeitsaufnahme möglich.
Wann wird eine Mikrophlebektomie eingesetzt?
- Wenn der Durchmesser der Krampfaderstämme der großen oder kleinen Vena saphena mehr als 10 mm beträgt;
- Nach einer Thrombophlebitis der wichtigsten Unterhautstämme;
- Nach Rekanalisation der Stämme nach anderen Behandlungsarten (EVLT, Sklerotherapie);
- Entfernung sehr großer einzelner Krampfadern.
Es kann eine eigenständige Operation sein oder Bestandteil einer kombinierten Behandlung von Krampfadern, kombiniert mit einer Laserbehandlung der Venen und einer Sklerotherapie. Die Einsatztaktiken werden individuell festgelegt, immer unter Berücksichtigung der Ergebnisse der Ultraschall-Duplexuntersuchung des Venensystems des Patienten. Mit der Mikrophlebetomie werden Venen an verschiedenen Stellen entfernt, die sich aus unterschiedlichen Gründen verändert haben, unter anderem im Gesicht. Professor Varadi aus Frankfurt entwickelte seine praktischen Instrumente und formulierte die Grundpostulate der modernen Mikrophlebektomie. Die Varadi-Phlebektomie-Methode liefert hervorragende kosmetische Ergebnisse ohne Schmerzen oder Krankenhausaufenthalt. Das ist eine sehr mühsame, fast schmuckvolle Arbeit.
Nach einer Venenoperation
Die postoperative Phase nach der üblichen „klassischen“ Phlebektomie ist sehr schmerzhaft. Manchmal bereiten große Hämatome Anlass zur Sorge und es kommt zu Schwellungen. Die Wundheilung hängt von der Operationstechnik des Phlebologen ab; manchmal kommt es zu einem Lymphaustritt und langfristig zur Bildung auffälliger Narben; Oft bleibt nach einer größeren Phlebektomie ein Sensibilitätsverlust im Fersenbereich bestehen.
Im Gegensatz dazu müssen Wunden nach einer Miniphlebektomie nicht genäht werden, da es sich lediglich um Einstiche handelt, keine Schmerzen auftreten und in der Praxis keine Schädigungen der Hautnerven beobachtet wurden. Solche Ergebnisse der Phlebektomie werden jedoch nur von sehr erfahrenen Phlebologen erzielt.























